Creo firmemente en la promesa de la inteligencia artificial (IA): una herramienta que, si se usa de manera inteligente, puede dar superpoderes a los profesionales de atención médica al poner la información correcta al alcance de la mano en los momentos que realmente les importan a ellos y a sus pacientes. Sin embargo, también creo que, para cumplir esa promesa, primero debemos centrarnos en las personas, no en la tecnología. En las conversaciones con los líderes sanitarios de todo el mundo, un desafío que suele surgir es la dificultad de encontrar suficientes médicos especialistas para satisfacer la creciente necesidad de atención. En este punto, me gustaría preguntar: ¿qué pasaría si pudiésemos hacer que esos médicos existentes fuesen dos veces más eficaces y eficientes permitiéndoles tomar mejores decisiones a la vez que pasan más tiempo con los pacientes? Esa es esencialmente la promesa de la IA, ya sea a través de la automatización de las tareas cotidianas que dificultan el enfoque del médico en el paciente, o al ofrecer ayuda a la hora de la toma de decisiones clínicas en los momentos que pueden conducir a mejores resultados de salud. Y, sin embargo, a pesar de todos sus avances tecnológicos, sorprendentemente pocas aplicaciones de IA se han abierto camino con éxito desde el laboratorio de investigación hasta la práctica clínica. ¿Qué está frenando a la IA en la atención médica?
Superar las barreras para la adopción de la IA
Los médicos a menudo trabajan con horarios ajustados, confiando en rutinas desarrolladas durante años de experiencia. Si la IA no encaja perfectamente en sus flujos de trabajo, o peor aún, si crea una complejidad adicional, los médicos tendrán dificultades para adoptarla. Y en un entorno de alto riesgo como el de la atención médica, donde los médicos tienen que tomar decisiones en una fracción de segundo con consecuencias de gran alcance, confiar en las nuevas tecnologías puede ser difícil. ¿Confiaría en la recomendación de un algoritmo cuando la vida de un paciente está en sus manos? Se ha demostrado que tanto el ajuste deficiente del flujo de trabajo como la falta de confianza dificultan la asimilación de la IA [1, 2]. Las innovaciones de atención médica anteriores se enfrentaron a los mismos desafíos de adopción. Basta pensar en la historia clínica electrónica (HCE). Originalmente publicitado como el futuro de la atención médica, ahora se reconoce ampliamente que las HCE no se diseñaron lo suficiente teniendo en cuenta las necesidades y experiencias de los médicos, y los médicos lamentan estar "atrapados detrás de sus pantallas" [3, 4]. Esta vez, con la IA impulsando la próxima ola de innovación digital, debemos aprender de los errores del pasado y adoptar un enfoque radicalmente diferente. Uno que pone a las personas al frente y en el centro. No como una ocurrencia tardía, sino desde el principio.
Los problemas relacionados con la gestión de datos y la interoperabilidad a menudo se describen como los principales cuellos de botella para una adopción más amplia de la IA, y con razón. Pero en la agitada y estresante realidad del día a día de los profesionales médicos, también hay otros factores en juego. Factores humanos.
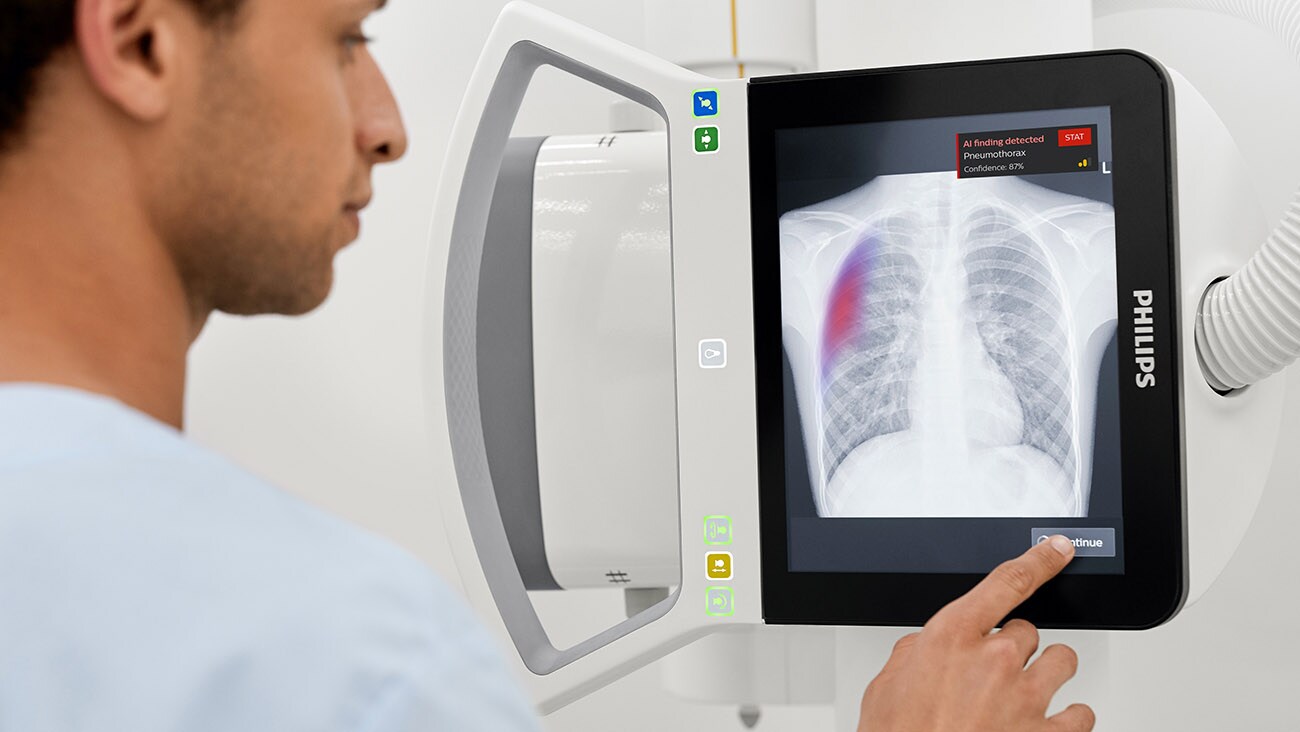
Médicos e IA: el nuevo equipo reforzado
Pensar en los médicos y la IA como un sistema colaborativo es esencial aquí. Si bien la IA puede superar cada vez más a los médicos en tareas específicas, la IA y el conocimiento clínico profundo deben ir de la mano porque ambos tienen sus fortalezas y limitaciones. Lo que finalmente determinará la adopción y el impacto de la IA en la atención médica es lograr que esta relación complementaria sea la correcta.
Lo que la atención médica necesita es IA centrada en el ser humano: inteligencia artificial que no solo esté impulsada por lo que técnicamente pueda conseguir, sino, ante todo, por lo que el ser humano desee. Esto significa que debemos combinar la ciencia de datos y la experiencia técnica con una sólida comprensión del contexto clínico en el que operan los médicos, así como las demandas cognitivas y emocionales de su realidad diaria.
Lo que la atención médica necesita es IA centrada en el ser humano: inteligencia artificial que no solo esté impulsada por lo que técnicamente pueda conseguir, sino, ante todo, por lo que el ser humano desee.
Ya vemos los primeros resultados de la colaboración humano-IA en radiología; una disciplina que siempre ha estado a la vanguardia de la transformación digital en el cuidado de la salud, y que ahora es un semillero fértil para la innovación en IA. Dado que los radiólogos y los técnicos de imagen son escasos en muchas partes del mundo y enfrentan cargas de trabajo cada vez mayores, ciertamente podrían beneficiarse de tener un asistente digital inteligente. Pero, ¿cómo nos aseguramos de que la IA complemente a estos expertos humanos de modo que juntos consigan más de lo que cualquiera de ellos podría lograr por sí solo? Claramente, la respuesta no se presentará en bandeja de plata si nos enfocamos en la tecnología de forma aislada.

Durante mucho tiempo he creído que para ofrecer una innovación significativa a las personas, es necesario innovar con ellos en lugar de para ellos. Como expuse en la conferencia Fortune Brainstorm Design hace algún tiempo, la creación de algoritmos en los confines de un laboratorio de investigación no nos traerá una IA centrada en el ser humano. En cambio, primero debemos salir e indagar en la realidad diaria de las personas cuyas vidas estamos tratando de mejorar. Eso es exactamente lo que estamos haciendo con nuestros socios clínicos y académicos, como el Hospital Catharina y la Universidad Tecnológica de Eindhoven (como parte de nuestra colaboración conjunta e / MTIC [i]) y el Centro Médico de la Universidad de Leiden en los Países Bajos, realizando análisis 360 grados in situ de los flujos de trabajo y creando conjuntamente sesiones con expertos médicos para ver más allá de la tecnología en sí y comprender el contexto completo de uso. A través de este trabajo, estamos comenzando a descubrir los impulsores de la experiencia que fomentan una sólida colaboración entre el médico y la IA en radiología. Y lo que ha quedado muy claro es que diseñar con IA centrada en el ser humano implica mucho más que crear una interfaz de usuario superior.
Lo que es técnicamente posible puede ser que no sea lo que se necesita realmente
En primer lugar, debemos preguntarnos: ¿qué tipo de IA sería útil? Esto parece una pregunta obvia, pero las aplicaciones de la IA a menudo no se pueden llevar a la práctica clínica precisamente porque la necesidad subyacente o el punto de dolor no están bien definidos. Por ejemplo, si un algoritmo de análisis de imágenes simplemente puede identificar anomalías que un radiólogo puede detectar de un vistazo, no aporta mucho valor añadido a pesar de su desempeño técnico. O digamos que tiene un algoritmo que ayuda a medir el tamaño del tumor: puede ser un poco más preciso que el ojo humano, pero si la diferencia es tan pequeña que prácticamente no afecta las decisiones de tratamiento, no hay un beneficio real para el paciente. En cambio, si adoptamos una visión de pensamiento sistémico, comenzando por las necesidades del radiólogo y otras partes interesadas en el flujo de trabajo de radiología, incluido el paciente y el técnico que realiza el examen, podemos identificar oportunidades en las que la IA tendrá mayor valor agregado. Pueden estar en cualquier etapa del flujo de trabajo.
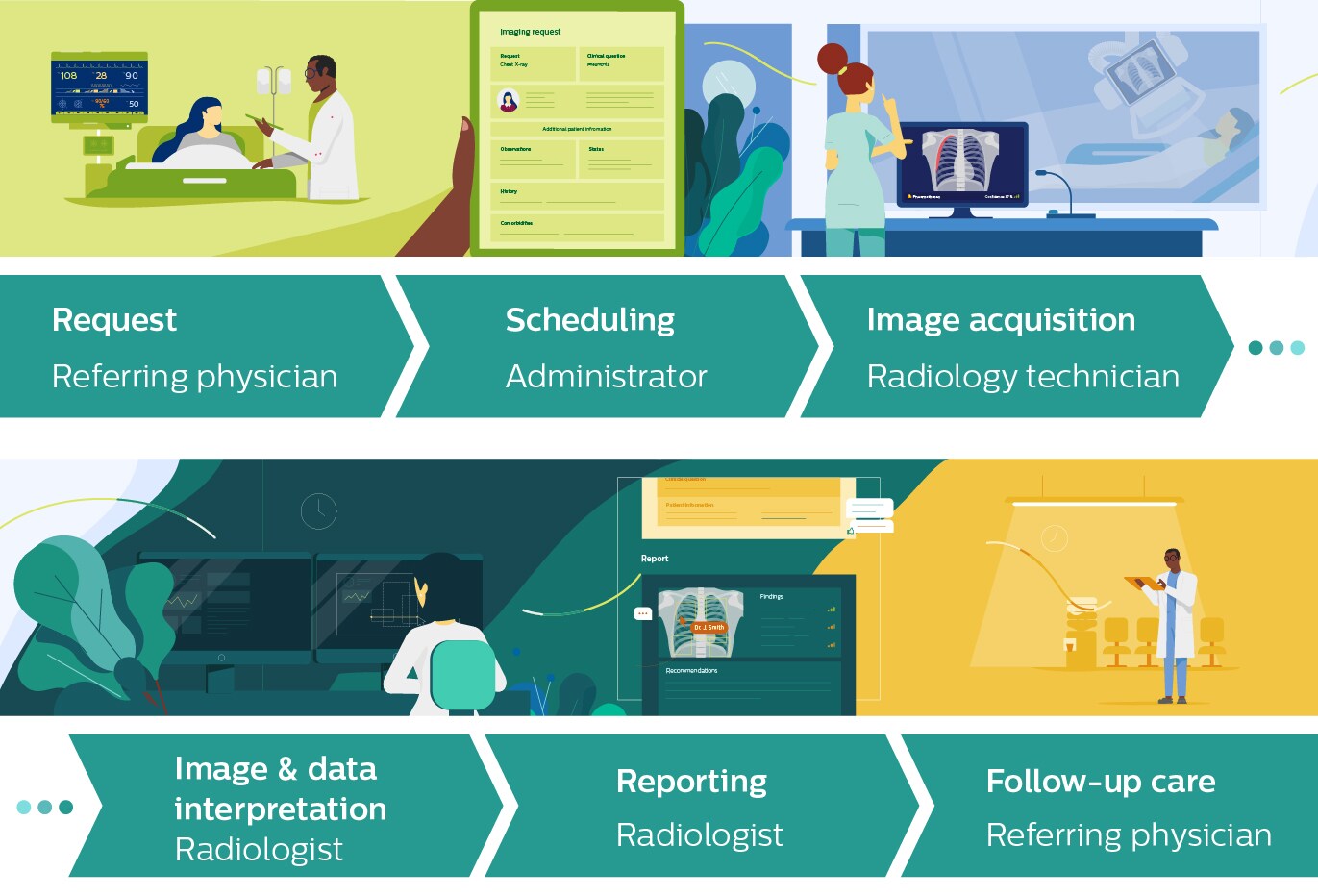
Por ejemplo, en la parte inicial del flujo de trabajo, la IA puede ayudar a optimizar la programación de los pacientes para que sean atendidos lo más rápido posible. O puede ayudar a los técnicos de radiología en la selección y preparación de los exámenes adecuados para un paciente específico y, de esta manera, evitar reexploraciones innecesarias. Una vez que se han adquirido las imágenes, la IA puede ayudar a los radiólogos de diversas formas, por ejemplo, indicándoles hallazgos accidentales que son fáciles de pasar por alto o ahorrándoles tiempo mediante la integración automática de los hallazgos en el informe. Hay muchos más casos de uso en los que se podría pensar, algunos de los cuales estamos explorando activamente con nuestros socios clínicos. Identificar los puntos débiles y mapear las oportunidades a lo largo de todo el flujo de trabajo es una excelente manera de iniciar un programa de innovación de IA, porque crea un enfoque compartido sobre el valor que la IA puede aportar en cada paso.
La IA debería ser una parte integral del flujo de trabajo
Si bien definir el valor añadido previsto de la IA es un punto de partida vital, es la forma en que la IA encaja en el flujo de trabajo y, en última instancia, puede ayudar a simplificarlo, lo que hará o deshará la adopción en la práctica clínica. Si hay algo que hemos aprendido a través de nuestras colaboraciones con socios de radiología, es que lo que puede parecer una aplicación útil en papel, en realidad puede ser una carga para el radiólogo si lo siente como "añadir otra cosa más" a su flujo de trabajo. Los radiólogos trabajan en un entorno complejo y con la presión del tiempo, ejecutando diferentes aplicaciones de software en paralelo en múltiples pantallas. Por eso es realmente importante que integremos aplicaciones de inteligencia artificial en sus soluciones informáticas y de imágenes existentes, haciendo que la información esté fácilmente disponible, en lugar de agregar un mosaico de soluciones puntuales.
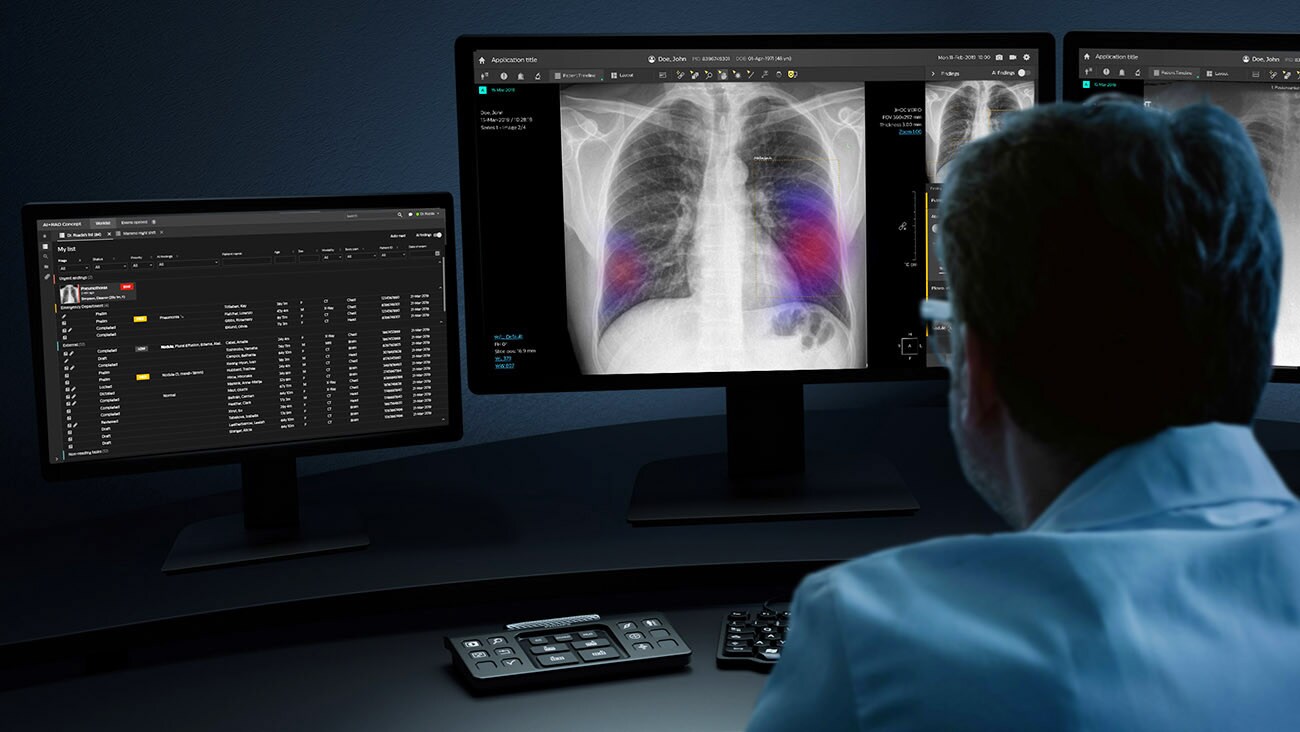
Pero debemos pensar de manera aún más holística sobre la integración del flujo de trabajo, considerando el sistema de diagnóstico en general. Por ejemplo, la IA podría realizar un análisis preliminar de la tomografía computarizada de un paciente para señalar los casos preocupantes que requieren un seguimiento inmediato con una tomografía por emisión de positrones (PET-CT). En sí misma, esta sería una aplicación muy útil. Sin embargo, solo funcionaría si el espacio se hiciera disponible en el cronograma PET-CT ese mismo día, lo que presenta un nuevo desafío de flujo de trabajo (uno con el que la IA también puede ser compatible). Como muestra este ejemplo, se debe observar la forma de trabajar de todo el hospital, no solo los elementos individuales del flujo de trabajo.
La IA debe infundir la confianza adecuada que coincida con sus capacidades
Otro desafío de diseño planteado por la IA, al que aludí antes, es lograr que los médicos confíen en sus resultados y recomendaciones. Con el auge del aprendizaje profundo, los sistemas de inteligencia artificial se han vuelto mucho más precisos y poderosos, pero también se han vuelto cada vez más difíciles de interpretar, lo que exige un acto de fe por parte del usuario. La confianza es fundamental para la adopción, pero es difícil de ganar. La confianza también se pierde fácilmente cuando el sistema de inteligencia artificial da algunas recomendaciones erróneas, incluso si tiene un rendimiento medio muy preciso. Y lo complicado es que cuando se trata de confianza, también puede haber demasiadas cosas buenas. No deseas que un radiólogo se quede satisfecho con los hallazgos de un algoritmo cuando el algoritmo a veces no detecta una enfermedad. Lo que deseas es una confianza adecuada que coincida con las capacidades de la IA. Esto significa navegar por una delgada línea entre la confianza y la confianza excesiva. La falta de confianza ocurre cuando la confianza no alcanza las capacidades reales de la IA. Varios estudios han demostrado cómo los radiólogos pasaron por alto los cánceres pequeños identificados por la IA [5,6]. En el otro extremo, la confianza excesiva conduce a una dependencia excesiva de la IA, lo que hace que los radiólogos pasen por alto cánceres que la IA no pudo identificar [7].
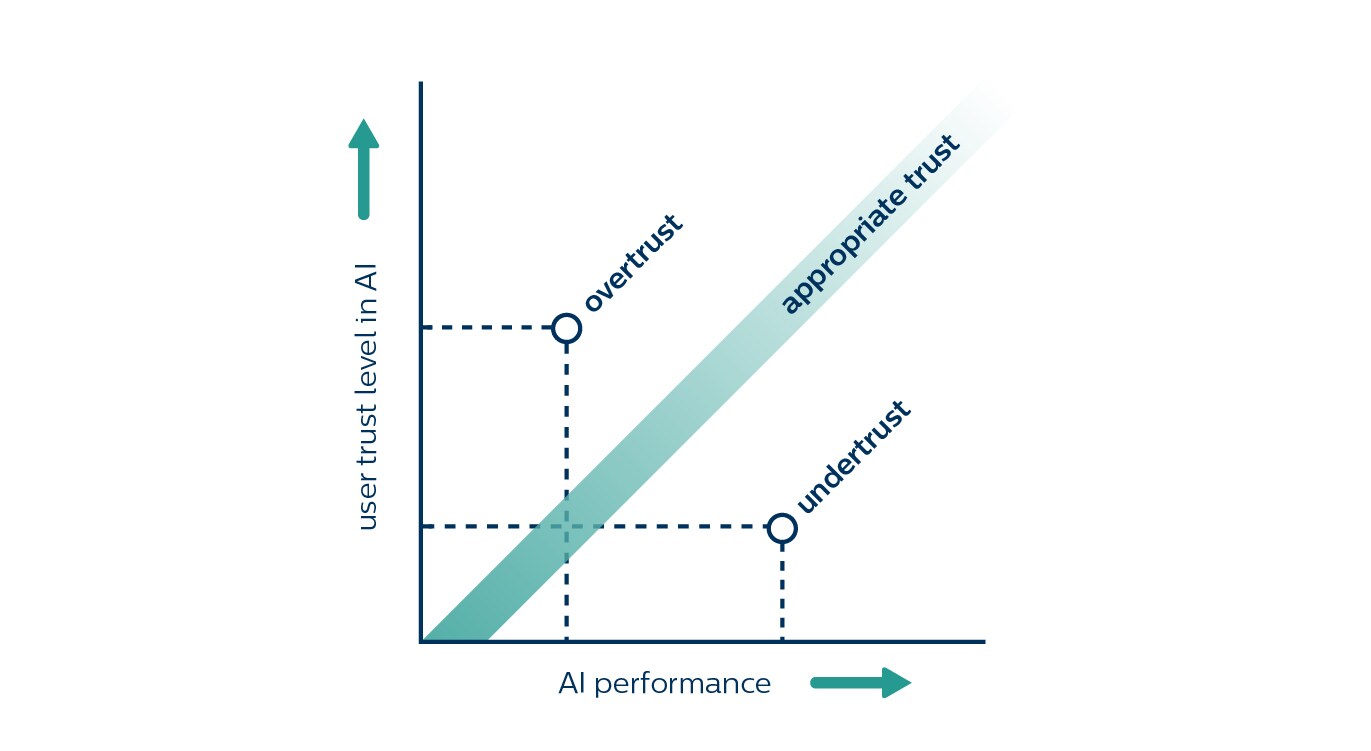
¿Cómo ayuda a los radiólogos a encontrar el equilibrio adecuado entre confianza y vigilancia? Primero, es esencial que comprendan lo que un sistema de inteligencia artificial puede y no puede hacer, en qué datos se entrenó y para qué se ha optimizado. Por ejemplo, un algoritmo se puede optimizar para detectar pequeños tumores en los pulmones, pero por lo tanto podría pasar por alto los más grandes. Esto no es nada intuitivo para el radiólogo y requiere una comunicación activa para evitar la desconfianza. Los radiólogos también querrán saber cómo de bien hace las cosas la IA que se supone que debe hacer, pidiendo transparencia en su validación y su resultado. Además, debemos considerar cómo podemos hacer que los hallazgos de AI sean lo más comprensibles posible y necesarios. Si bien la interpretabilidad puede no ser tan importante cuando hay poco en juego, en una situación de alto riesgo, la naturaleza de caja negra de un sistema de IA puede ser un impedimento para la confianza. Junto con nuestros colaboradores clínicos y socios académicos, como la Universidad Tecnológica de Eindhoven, estamos investigando varias formas de abordar este problema, ya sea explicando la filosofía de diseño de la IA en general o a través del razonamiento de las recomendaciones individuales.
Poniendo a las personas en primer lugar
Por supuesto, las percepciones de los médicos sobre la IA seguirán evolucionando a medida que maduren sus posibilidades. Al igual que un médico residente que se une por primera vez a un equipo, la IA debe demostrar su valor añadido y ganarse la confianza con el tiempo. Con la IA como un colaborador de confianza que se integra perfectamente en el flujo de trabajo, los radiólogos se liberarán de las tareas cotidianas y podrán dedicar más tiempo a casos complejos, aumentando su impacto en la toma de decisiones clínicas. Los profesionales de la salud en otras áreas de la medicina también se beneficiarán cada vez más de la asistencia de IA, ya sea en patología digital, cuidados intensivos, terapia guiada por imágenes o manejo de enfermedades crónicas. Creo firmemente que hará que su trabajo sea más valioso y gratificante. Pero, como esperaba mostrar, ese futuro no sucederá por sí solo. Solo sucederá gracias al diseño. Los diseñadores deben asumir un papel activo desde el comienzo del desarrollo de la IA, trabajando junto con científicos de datos, ingenieros y expertos clínicos para crear experiencias habilitadas por IA que marquen una diferencia positiva tanto para los profesionales sanitarios como para los pacientes. Solo entonces veremos que la inteligencia artificial en el ámbito sanitario cumple plenamente su promesa; si ponemos a las personas, no a la tecnología, en primer lugar. Note [i] e/MTIC o Eindhoven MedTech Innovation Center es un estudio de colaboración entre el Eindhoven University of Technology, Hospital Catharina, Maxima Medical Center, Kempenhaeghe Epilepsy and Sleep Center, y Philips. References [1] Christopher J. Kelly, Alan Karthikesalingam, Mustafa Suleyman, Greg Corrado, and Dominic King. 2019. Key challenges for delivering clinical impact with artificial intelligence. BMC Medicine 17, 1: 195. https://doi.org/10.1186/s12916-019-1426-2 [2] Lea Strohm, Charisma Hehakaya, Erik R. Ranschaert, Wouter P. C. Boon, and Ellen H. M. Moors. 2020. Implementation of artificial intelligence (AI) applications in radiology: hindering and facilitating factors. European Radiology. https://doi.org/10.1007/s00330-020-06946-y [3] Atul Gawande. 2018. Why doctors hate their computers. New Yorker. https://www.newyorker.com/magazine/2018/11/12/why-doctors-hate-their-computers [4] Robert M. Wachter. 2015. The digital doctor: hope, hype, and harm at the dawn of medicine’s computer age. [5] D. W. De Boo, M. Prokop, M. Uffmann, B. van Ginneken, and C. M. Schaefer-Prokop. 2009. Computer-aided detection (CAD) of lung nodules and small tumours on chest radiographs. European Journal of Radiology 72, 2: 218–225. https://doi.org/10.1016/j.ejrad.2009.05.062 [6] Robert M. Nishikawa, Alexandra Edwards, Robert A. Schmidt, John Papaioannou, and Michael N. Linver. 2006. Can radiologists recognize that a computer has identified cancers that they have overlooked? In Medical Imaging 2006: Image Perception, Observer Performance, and Technology Assessment, 614601. https://doi.org/10.1117/12.656351 [7] W. Jorritsma, F. Cnossen, and P. M. A. van Ooijen. 2015. Improving the radiologist–CAD interaction: designing for appropriate trust. Clinical Radiology 70, 2: 115–122. https://doi.org/10.1016/j.crad.2014.09.017 [8] John D. Lee and Katrina A. See. 2004. Trust in automation: designing for appropriate reliance. Human Factors 46, 1: 50-80. https://doi.org/10.1518/hfes.46.1.50_30392
Share on social media
Topics
Author

Sean Carney
Former Chief Experience Design Officer at Royal Philips from 2011 to 2022