10 tendencias en tecnología sanitaria para 2025
dic 03, 2024 | 10 minutos
Ante la continua escasez de personal y la creciente necesidad de los pacientes, las organizaciones sanitarias de todo el mundo se ven obligadas a replantearse cómo y dónde prestan la asistencia. También se reconoce cada vez más la importancia de reducir el impacto medioambiental del sector. Estas 10 tendencias en tecnología sanitaria ponen de relieve el potencial de la innovación para ayudar a prestar una mejor asistencia a más personas, de una manera sostenible.
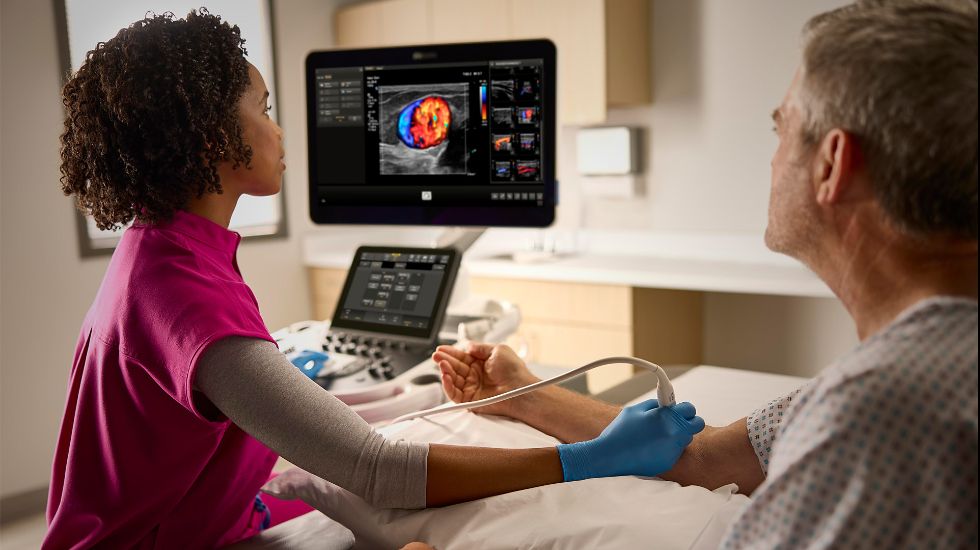
1. IA generativa: un asistente virtual que ahorra tiempo
Ante la escasez de personal, los responsables sanitarios recurren a la automatización para reducir la carga de trabajo de los profesionales sanitarios. El informe Philips Future Health Index 2024 muestra que el 92% de los directivos sanitarios encuestados considera que la automatización es fundamental para hacer frente a la escasez de personal, ya que les libera de tareas y procesos repetitivos. Un porcentaje similar cree que permitirá ahorrar tiempo a los profesionales sanitarios al reducir el trabajo administrativo, lo que les permitirá dedicar más tiempo a los pacientes.
La IA generativa ha surgido como una poderosa herramienta de apoyo a esta tendencia de la tecnología sanitaria, que promete aumentar la productividad de los médicos de formas que parecían imposibles hace tan solo unos años. No es de extrañar que el 85% de los líderes sanitarios de todo el mundo ya estén invirtiendo o tengan previsto invertir en IA generativa en los próximos tres años. Esperamos que esta tendencia se acelere en 2025, a medida que el sector siga explorando formas de ganar eficiencia en el flujo de trabajo con la IA generativa.
En la actualidad, la IA generativa puede funcionar como asistente virtual para ahorrar un tiempo valioso a los profesionales de la salud, utilizando grandes modelos lingüísticos para organizar las notas clínicas y simplificar la comunicación de la información del paciente entre los equipos. En ámbitos como la atención oncológica, la IA generativa podría cambiar las reglas del juego al resumir amplios informes históricos para ofrecer a los equipos sanitarios una visión inmediata del historial del paciente. También podría acelerar la elaboración de informes y traducir información médica compleja a términos comunes, lo que ayudaría a implicar más a los pacientes en su propio cuidado de la salud.

2. Simplificar diagnósticos complejos con IA
Aunque la IA puede agilizar considerablemente las tareas administrativas y mejorar la participación de los pacientes, su papel en la asistencia sanitaria va más allá de la automatización. La IA también puede mejorar las competencias de los profesionales sanitarios. Ante la escasez de personal con experiencia en muchos sistemas sanitarios de todo el mundo, la IA puede ayudar a simplificar los diagnósticos complejos, permitiendo a los profesionales menos experimentados proporcionar una atención de alta calidad con confianza.
Por ejemplo, los recientes avances en IA han facilitado el uso de la tomografía computarizada cardiaca, haciéndola accesible a más centros para aumentar la capacidad y ofrecer una mejor atención cardiológica a más personas. Además, los técnicos con menos experiencia pueden recurrir a las consultas a distancia y a la formación de expertos para obtener apoyo y seguridad de forma virtual. Del mismo modo, la integración de la IA en los sistemas de ultrasonidos permite a los médicos detectar, diagnosticar y controlar las afecciones cardiacas con mayor seguridad y eficacia.
La integración de la IA en los tratamientos oncológicos también puede mejorar la atención al paciente al abordar el mayor riesgo de cardiopatías asociado a terapias como la radioterapia y la quimioterapia. Los estudios demuestran que los pacientes adultos que sobreviven a una amplia variedad de tipos de cáncer tienen un riesgo un 37% mayor de desarrollar enfermedades cardiovasculares [1]. Las últimas tecnologías de IA pueden detectar rápidamente signos de cardiotoxicidad en una fase temprana del proceso de tratamiento automatizando y acelerando las mediciones ecocardiográficas. La mejora de la capacidad de reproducción y la reducción del tiempo de estudio hacen que el proceso sea más eficiente y fiable, reduciendo el riesgo de retrasos en el tratamiento. Son buenas noticias para los enfermos de cáncer que, de otro modo, podrían enfrentarse a graves problemas cardíacos paralelamente a su recuperación.

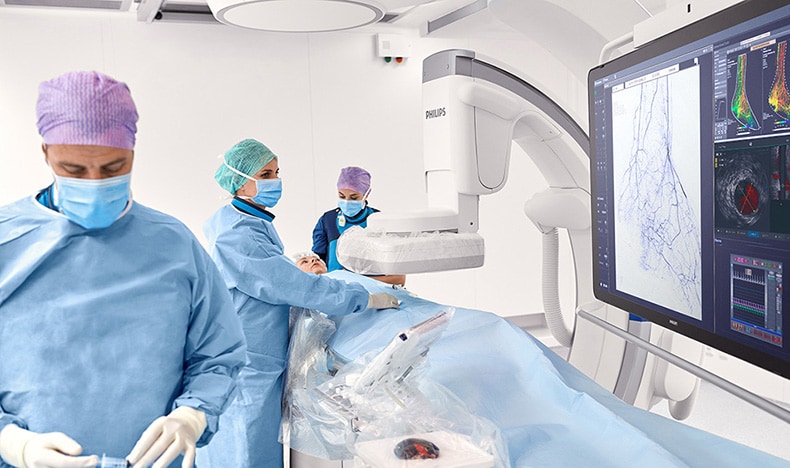
3. Una revolución silenciosa en la cirugía
La revolución silenciosa de la cirugía avanza a medida que los procedimientos mínimamente invasivos siguen sustituyendo a las tradicionales intervenciones abiertas. Estos procedimientos mínimamente invasivos están transformando la forma en que los profesionales tratan las afecciones cardiovasculares, ofreciendo a los pacientes una recuperación más rápida, menos dolor y menos complicaciones.
Con la introducción de nuevas tecnologías en la atención intervencionista, los procedimientos mínimamente invasivos se han vuelto más avanzados, pero también cada vez más complejos. Los médicos necesitan recopilar y analizar datos procedentes de una amplia gama de fuentes, como imágenes de rayos X 2D en directo, ecografía 3D, ecografía intravascular (IVUS) y mediciones del flujo fisiológico FFR o iFR, todo ello mientras monitorizan de cerca al paciente. Por eso, la integración de sistemas, software y dispositivos es cada vez más importante. Esta integración permite a los médicos intervencionistas tratar a los pacientes con mayor control y confianza durante cada fase de los procedimientos cardíacos mínimamente invasivos.
Las últimas innovaciones en terapia guiada por imagen también ofrecen una oportunidad única para ampliar el acceso a una atención que puede salvar vidas. Cada dos segundos, alguien sufre un ictus en el mundo, lo que lo convierte en la segunda causa de muerte y una de las principales causas de discapacidad a largo plazo. Sin embargo, menos del 5% de la población mundial tiene acceso a la trombectomía mecánica, un tratamiento mínimamente invasivo que ha demostrado ser muy eficaz [2]. Ampliar el acceso aumentando el número de hospitales capacitados para tratar el ictus y formando a los profesionales sanitarios en las últimas técnicas intervencionistas es una causa con la que Philips está comprometida, en colaboración con la Organización Mundial del Ictus.
4. Una visión completa del paciente en cuidados críticos
En cuidados críticos, el tiempo es crucial, pero siempre es escaso. A menudo, los profesionales sanitarios pierden un tiempo valioso recopilando datos de pacientes procedentes de fuentes diversas. Un enfoque de ecosistema abierto para la monitorización del paciente puede ayudar a superar este reto al permitir que los datos se transmitan fácilmente a través de la tecnología sanitaria de diferentes proveedores. Esto crea una visión unificada y estandarizada del paciente, accesible desde cualquier punto del hospital.
En 2025, se esperan nuevos avances en la monitorización de pacientes basados en este enfoque de ecosistema abierto de la tecnología sanitaria. La integración de dispositivos médicos y la interoperabilidad independiente del proveedor en cuidados intensivos ya están permitiendo a las organizaciones sanitarias mejorar la eficiencia clínica y la precisión de los datos, al tiempo que liberan al personal para que pueda centrarse en ofrecer una atención centrada en el paciente. La adopción de normas comunes de interoperabilidad con socios del sector mejorará aún más este enfoque, proporcionando a los sistemas y dispositivos un lenguaje común para «hablar entre ellos», de modo que la información de los pacientes pueda compartirse con mayor facilidad.
Al romper las barreras de los datos, también veremos un mayor desarrollo de algoritmos que pueden ayudar a los profesionales sanitarios a predecir y prevenir episodios clínicos graves. Apenas estamos empezando a explorar el potencial de la analítica avanzada en los cuidados intensivos, utilizando reglas inteligentes para proporcionar a los equipos asistenciales alertas que permitan actuar ante situaciones imprevistas. En el futuro, la IA ofrecerá recomendaciones cada vez más personalizadas comparando el cuadro completo del paciente con miles de casos similares para ayudar a determinar el mejor enfoque para cada uno de ellos.

5. El hogar es la nueva estancia hospitalaria
Aunque las cuatro tendencias anteriores de la tecnología sanitaria se centran en la mejora de la atención hospitalaria, hay una tendencia igualmente importante que seguirá ganando terreno en 2025: el cambio continuo hacia la gestión de la salud fuera del hospital. Los programas de hospitalización a domicilio para los pacientes que necesitan cuidados intensivos siguen en aumento, lo que permite a los pacientes recibir una atención de calidad dondequiera que estén, no sólo en el hospital.
La monitorización remota de pacientes desempeña un papel fundamental en este cambio, ya que proporciona a los profesionales sanitarios datos en tiempo real para gestionar la atención al paciente a distancia. También ha demostrado su eficacia para reducir los reingresos hospitalarios de pacientes con enfermedades crónicas, como la insuficiencia cardíaca, y se utiliza cada vez más en la monitorización postoperatoria para dar de alta a los pacientes de forma anticipada y segura. Los hospitales consiguen liberar camas disponibles para pacientes que las necesitan con más urgencia, mientras que los pacientes se benefician de una experiencia mejor en sus domicilios.
En 2025, veremos nuevos avances en IA y análisis predictivo para apoyar la detección remota de riesgos para la salud de los pacientes en función de las constantes vitales y otros datos. De hecho, nuestro informe sobre el Future Health Index 2024 muestra que la monitorización remota de pacientes es el área más importante en la que se prevé implantar la IA en los próximos tres años, con un 41 % de los responsables sanitarios con intención de invertir en ella. Esto no solo ayudará a prevenir complicaciones y hospitalizaciones al permitir intervenciones oportunas, sino que también mejorará la calidad de vida de los pacientes, ofreciéndoles tranquilidad mientras reciben atención en sus propios hogares.

6. La telemedicina llega a los pacientes en cualquier lugar que estén
El uso de la asistencia virtual se disparó durante la pandemia de COVID-19. Hoy en día, ofrece la oportunidad de cambiar la forma en que se presta la asistencia sanitaria en todo el mundo mejorando los resultados de la atención sanitaria, especialmente en entornos con recursos limitados. Llevar la atención directamente a los pacientes de comunidades o regiones con escasez de servicios médicos es esencial para mejorar el acceso, la equidad y la sostenibilidad de la asistencia sanitaria.
Desde la monitorización remota del paciente y la ecografía en el centro de asistencia hasta las videoconsultas en tiempo real, la telesalud aumenta las posibilidades de que la asistencia sanitaria llegue a más personas, independientemente de dónde se encuentren. También puede reducir la necesidad de visitas a especialistas, ya que los médicos de atención primaria pueden resolver el 40% de los problemas con la ayuda de especialistas basados en la telemedicina [3].
Por ejemplo, las funciones de telemedicina permiten a los ecografistas y pacientes que se encuentran en lugares remotos conectarse virtualmente con los médicos para comentar los resultados de las ecografías en tiempo real. Estos lugares más remotos disponen de todas las capacidades de la consulta principal, sin que ninguna de las partes tenga que conducir varias horas. Del mismo modo, la digitalización, la informática y la IA están mejorando la calidad y la accesibilidad de la atención obstétrica en países de renta baja y comunidades desatendidas. El técnico ya no tiene que interpretar las imágenes obtenidas mediante ecógrafos portátiles con IA, lo que reduce la formación necesaria para realizar el examen.
La telemedicina se está extendiendo por todo el mundo. Por ejemplo, los proveedores de atención sanitaria de Indonesia -que se enfrenta a problemas de accesibilidad únicos al ser el país más grande del mundo compuesto únicamente por islas- están adoptando la transformación sanitaria digital para mejorar la accesibilidad y la calidad de la atención sanitaria, en línea con la estrategia sanitaria del gobierno. La telemedicina, la monitorización remota de pacientes y la inteligencia artificial son algunas de las herramientas que el país utilizará para prestar asistencia a los pacientes, incluso en zonas remotas.

7. Los datos y la salud digital impulsan una maternidad experta en tecnología
La maternidad moderna ha adquirido un sabor decididamente digital con la integración de dispositivos inteligentes y aplicaciones en las rutinas de cuidado de los niños. Los padres y madres tienen ahora un acceso sin precedentes a datos que pueden ayudarles a tomar decisiones informadas y a recibir garantías sobre la salud y el bienestar general de sus hijos. De hecho, cada vez hay más interés por las tecnologías basadas en IA que no solo ofrecen funciones de supervisión, sino también información predictiva sobre los patrones de comportamiento de los niños.
A medida que nos acercamos a 2025, esperamos que un número cada vez mayor de padres y madres -en particular los primerizos- adopten aplicaciones y dispositivos conectados para ayudar a mantener vigilados a sus hijos. Nuestra investigación ha demostrado que el 80% de los padres y madres en EE.UU. y el 79% de los padres y madres en Europa, están abiertos al uso de wearables y tecnologías inteligentes [4,5], lo que demuestra el creciente deseo de implementar rutinas de cuidado basadas en datos para apoyar la seguridad y la salud de sus hijos.
Los hogares están cada vez más conectados gracias a la adopción de sistemas domésticos inteligentes, que permiten a los padres acceder cómodamente desde sus teléfonos u ordenadores a funciones de los dispositivos como la transmisión de vídeo y audio. Los dispositivos wearables e inteligentes, como calcetines, chupetes y monitores, pueden proporcionar información en tiempo real sobre las actividades o las constantes vitales del niño, como los patrones respiratorios, la temperatura corporal y la frecuencia cardíaca. Algunos vigilabebés con inteligencia artificial pueden ayudar a los cuidadores a descifrar los llantos de un bebé, lo que permite responder más rápidamente al hambre u otras necesidades.
Está claro que las herramientas de salud digital están transformando la manera de criar a los hijos de forma notable. Y aunque estas tecnologías inteligentes no sustituyen al cuidado personal y continuo, estos dispositivos pueden ofrecer información práctica y tranquilidad a los padres.

8. Innovación para la sostenibilidad: con IA sostenible
Como se ha destacado en varias de las tendencias tecnológicas sanitarias anteriores, la IA tiene un inmenso potencial para transformar la asistencia sanitaria, aumentar la eficiencia y mejorar la calidad de vida. Y ahora, la IA también está empezando a contribuir a mejorar la sostenibilidad de las empresas, incluso dentro de la tecnología sanitaria.
La sanidad representa el 4,4% de las emisiones mundiales de CO2 [6], más que la aviación o el transporte marítimo. La IA podría ayudar a analizar las cadenas de suministro e identificar áreas de mejora, reducir los residuos o mejorar la gestión de las instalaciones. Este tipo de eficiencias operativas son sólo el principio. La IA también está ayudando ya a aumentar la velocidad de obtención de imágenes, lo que se traduce en un menor consumo de energía por exploración de paciente. La forma en que la IA puede aprovecharse para reducir las emisiones sanitarias mundiales y el impacto ambiental es un área con un gran potencial para 2025 y más allá.
Pero la adopción generalizada puede tener consecuencias imprevistas y un impacto medioambiental significativo. Cada vez hay más conciencia de la necesidad de innovaciones y modelos de IA sostenibles. Los sistemas sanitarios se preguntan cómo la IA puede incrementar su huella de carbono, mientras que los desarrolladores se preocupan por mejorar la sostenibilidad de los modelos.
¿Por qué? Porque las soluciones digitales necesitan una gran cantidad de energía y materiales para generar, procesar y almacenar datos, además de agua para enfriar los centros de datos, que necesitan mucha energía, lo cual contribuye a la huella de carbono de la sanidad. De hecho, el consumo energético de la IA aumenta anualmente entre un 26% y un 36%, y el uso de energía de los centros de datos podría triplicarse en cuatro años [7]. Los residuos electrónicos son otro problema importante a tener en cuenta. También se prevé que la IA generativa produzca hasta 2,5 millones de toneladas de residuos electrónicos en 2030 [8]. A medida que digitalizamos la atención sanitaria, las empresas reconocen que gestionar y minimizar las necesidades de energía, materiales y agua para la IA será esencial para garantizar el menor impacto posible en el medio ambiente.

9. Colaboración para reducir las emisiones de la cadena de suministro
La mayor parte de la huella de carbono de la sanidad (el 71%) procede de las cadenas de suministro a través de la producción, el transporte y la eliminación de bienes y servicios [9]. De hecho, se espera que la reducción de estas emisiones de Alcance 3 tenga un impacto siete veces mayor que la reducción de las emisiones propias de una empresa. Las organizaciones sanitarias reconocen cada vez más la importancia de abordar las emisiones de la cadena de suministro no sólo por las próximas normativas gubernamentales y la reducción del impacto medioambiental general, sino también por su propio rendimiento financiero. Se están asociando con socios de toda su cadena de valor para impulsar el cambio.
Una mayor transparencia y la toma de decisiones sostenibles ya se están convirtiendo en elementos importantes en las cadenas de suministro, desde el diseño de productos circulares hasta la colaboración con los proveedores. Según el informe del Future Health Index 2024, en los próximos tres años, el 41% de los directivos del sector sanitario tiene previsto elegir proveedores con objetivos e iniciativas sostenibles, y un porcentaje similar tiene previsto aplicar estrategias de adquisición sostenibles, incluido el equipamiento circular. Algunas empresas como Philips trabajan directamente con sus proveedores para asegurarse de que cumplen las normas medioambientales y adoptan prácticas sostenibles. Este tipo de contratación responsable de bienes y servicios puede tener un efecto dominó positivo en toda la cadena de valor de la atención sanitaria.
Mientras tanto, la adopción de prácticas circulares, que hacen hincapié en usar menos, utilizar durante más tiempo y volver a reutilizar, es otra forma en que, tanto las organizaciones sanitarias como sus proveedores, están reduciendo significativamente el uso de materias primas y los residuos. El reacondicionamiento es un ejemplo. Tanto los productos de consumo reacondicionados como los dispositivos médicos reacondicionados, incluidos los sistemas de terapia guiada por imagen y los escáneres de resonancia magnética, ofrecen alternativas sostenibles y rentables sin comprometer el rendimiento. Se prevé que el mercado de dispositivos médicos reacondicionados crezca de 17.050 millones de dólares en 2024 a 30.780 millones en 2029 [10]. Si adoptan medidas de colaboración, las organizaciones sanitarias pueden reducir significativamente su impacto ambiental.

10. Construir sistemas sanitarios resilientes gracias a la tecnología para adaptarse al cambio climático
Dado que el cambio climático plantea retos cada vez más importantes, es urgente que los hospitales y los sistemas sanitarios mejoren su capacidad de respuesta. La Organización Mundial de la Salud informa que el cambio climático ya está afectando a la salud de muchas formas, como muertes y enfermedades por olas de calor, sequías, inundaciones, contaminación atmosférica, incendios forestales, etc. [11]. Muchos centros sanitarios ven aumentar el número de pacientes con problemas de salud relacionados con el clima, pero no todos están preparados para atenderlos. Los problemas van más allá de la atención a los pacientes: la sanidad también debe tener en cuenta el impacto en sus propias operaciones e instalaciones.
En 2025, a medida que el debate mundial gira en torno a este tema, esperamos que la tecnología sanitaria desempeñe un papel importante a la hora de garantizar que el sector sanitario esté preparado para afrontar estos retos crecientes. Una forma de hacerlo es desarrollando infraestructuras resistentes que garanticen una asistencia sanitaria continua y eficaz, incluso en caso de catástrofes climáticas. Esto incluye la transición de las instalaciones sanitarias a fuentes de energía renovables y la aplicación de prácticas sostenibles para reducir su huella de carbono y sus costes operativos.
También hay posibilidades de aumentar los programas de formación y educación para dotar a los profesionales sanitarios de los conocimientos y habilidades necesarios para gestionar la llegada de enfermedades relacionadas con el exceso de calor y enfermedades transmitidas por la acción de determinados virus. Además, los sistemas de alerta temprana podrían permitir respuestas rápidas para minimizar los riesgos para la salud, y el fortalecimiento de los programas de salud pública pueden ayudar a mejorar la atención preventiva y gestionar las condiciones de salud sensibles al clima a nivel local.
Al adoptar estas iniciativas, el sector sanitario puede adaptarse mejor a los efectos del cambio climático y garantizar un futuro más sano para todas las personas.

Recursos: [1] https://www.jacc.org/doi/10.1016/j.jacc.2022.04.042 [2] https://www.ncbi.nlm.nih.gov/books/NBK562154/ [3] https://hbr.org/2022/05/the-telehealth-era-is-just-beginning [4] Philips Pregnancy+ user survey, 2022 [5] Philips Pregnancy+ parents survey conducted by InSights Consulting, November 2022 [6] https://noharm-global.org/documents/health-care-climate-footprint-report [8] https://www.nature.com/articles/s43588-024-00712-6 [9] https://noharm-global.org/documents/health-care-climate-footprint-report [11] https://www.who.int/news/item/02-11-2023-climate-change-and-noncommunicable-diseases-connections








