Para los responsables de los hospitales que tienen que gestionar aumentos inesperados de la demanda de pacientes, la capacidad de anticiparse y adaptarse a circunstancias que cambian rápidamente se ha vuelto más esencial que nunca. ¿Y si pudiéramos predecir en tiempo real los posibles cuellos de botella en el flujo de pacientes y evitarlos antes de que se produzcan?
Ámsterdam, 6 de septiembre de 2021 – Aunque la pandemia ha puesto la capacidad de los cuidados críticos en el punto de mira como nunca antes, los hospitales de todo el mundo llevan mucho tiempo enfrentándose a la escasez de camas y de personal para satisfacer la demanda de cuidados agudos. En muchos países, los servicios de urgencias tienen que lidiar con el hacinamiento, incluso en circunstancias normales. Las unidades de cuidados intensivos (UCI) pueden funcionar al límite de su capacidad o casi. Con demasiada frecuencia, el resultado son las esperas y los retrasos, que provocan frustración, ansiedad y resultados potencialmente perjudiciales en los pacientes, al tiempo que aumentan la presión sobre el personal [1].
Puede ser tentador pensar que la solución pasa por añadir más camas o más personal. Pero normalmente el problema no es sólo de recursos. También se trata de gestionar mejor las camas que se tienen. El verdadero reto suele ser el flujo de pacientes: anticipar y saber cuándo hay que hacer la transición de un paciente de un entorno asistencial a otro.
Se trata de un reto de orquestación muy complejo y dinámico, con muchas piezas en movimiento. ¿Qué paciente que está esperando en el servicio de urgencias debe obtener la siguiente cama en la UCI? ¿Qué paciente de la UCI se puede trasladar con seguridad a una unidad de descenso para liberar una cama? ¿Y quién está listo para ser dado de alta para su control en casa?
La gestión del flujo de pacientes requiere una visión de toda la empresa en las diferentes partes del hospital o de la red hospitalaria. Sin embargo, eso es precisamente lo que falta hoy en día. Con los datos clínicos y operativos dispersos en sistemas dispares, los equipos asistenciales carecen de un conocimiento más amplio de la situación más allá de su unidad o departamento. Es esta falta de información fácilmente disponible y procesable la que puede dificultar la priorización de los pacientes, ralentizar las transiciones de los mismos y provocar cuellos de botella imprevistos en el flujo de pacientes.
La crisis de COVID-19 ha puesto de manifiesto y agravado muchos de estos retos. Pero también ha dado lugar a formas inteligentes de abordarlos. Los proveedores de servicios sanitarios han adoptado modelos de colaboración asistencial centralizados, compartiendo datos en tiempo real para visualizar la capacidad no aprovechada y facilitar los traslados de pacientes. Y no sólo se basan en esos datos para obtener una visión general de lo que ocurre en cada momento. También los utilizan para prever y preparar la demanda futura. Por ejemplo, los hospitales han utilizado con éxito modelos predictivos para estimar el número de camas, equipos y personal necesarios para los pacientes con COVID-19 en la UCI y otras salas del hospital [2,3].
A medida que empezamos a pensar más allá de la pandemia, existe una oportunidad única para integrar estas prácticas basadas en datos en la gestión diaria del flujo de pacientes, desde el ingreso en el hospital hasta el alta hospitalaria y, en última instancia, el seguimiento en el hogar. Gracias a la potencia de la IA y la modelización predictiva, podemos extraer patrones y conocimientos relevantes sobre el flujo de pacientes y sus necesidades de atención a partir de grandes cantidades de datos hospitalarios históricos y en tiempo real. Tras la validación inicial, los algoritmos resultantes pueden actualizarse periódicamente para tener en cuenta las tendencias y circunstancias recientes, optimizando así el valor predictivo. Esto permite a los responsables de los hospitales y a los coordinadores del flujo de pacientes organizar la atención de forma más eficaz en todos los entornos y adaptarse rápidamente a las circunstancias cambiantes.
Esto es lo que puede parecer en el viaje de un paciente.

Anticipación de los siguientes pasos en el recorrido del paciente
Imaginemos una paciente de 66 años, Rosa, que es trasladada de urgencia al hospital con palpitaciones y falta de aire. Mientras está en camino en la ambulancia, se envía una notificación a Jennifer: una coordinadora de flujo de pacientes en un centro de mando central que supervisa la capacidad actual y prevista de pacientes en una red de ocho hospitales.
Como Jennifer puede ver al instante qué hospitales tienen camas disponibles, puede dirigir a Rosa a un hospital donde recibirá rápidamente la atención que necesita. Si las tendencias de capacidad indican que ciertos hospitales están a punto de verse desbordados de pacientes en las próximas 24 horas, por ejemplo debido a una emergencia pública, Jennifer puede empezar a facilitar el traslado de pacientes a hospitales de menor censo, equilibrando así la carga de pacientes en toda la red. O puede trabajar con los supervisores locales de toda la red de hospitales para activar los planes de emergencia, abrir camas de desbordamiento y planificar la dotación de personal adicional. Todo ello para evitar la saturación de los servicios de urgencias y los retrasos en el diagnóstico y el tratamiento.
En cuanto Rosa es clasificada en el servicio de urgencias, Jennifer puede ayudar a los equipos de atención a priorizar la evaluación clínica posterior basándose, entre otros, en un algoritmo de aprendizaje automático que combina las constantes vitales y los datos fisiológicos del paciente para predecir el riesgo de deterioro de su salud. Jennifer también tiene una visión general de la disponibilidad de camas en todo el hospital, lo que le permite preasignar una cama para Rosa en la unidad de cuidados adecuada, en estrecha colaboración con el equipo de la planta. Además, Jennifer puede ver cuántos ventiladores necesitará cada unidad de cuidados intensivos durante las próximas 48 horas.
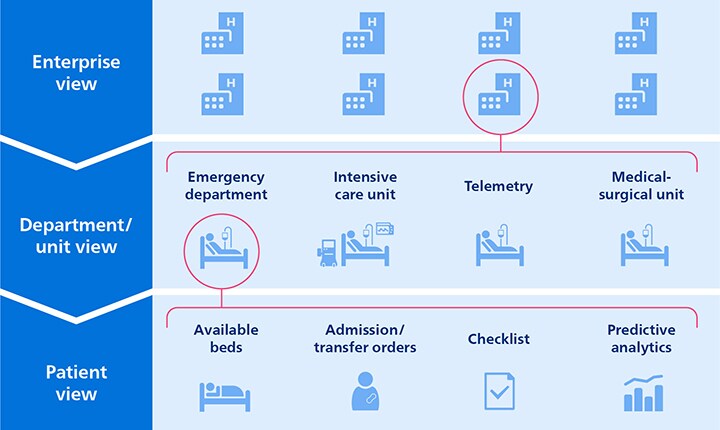
Una vez que Rosa ha recibido cuidados críticos en la UCI para ayudar a estabilizar su estado, Jennifer ya puede empezar a planificar con antelación para facilitar el recorrido de los cuidados de Rosa. Los algoritmos inteligentes ayudan a Jennifer a estimar cuándo estará lista Rosa para ser transferida a un entorno de cuidados de menor gravedad en el hospital para la monitorización por telemetría. Basándose en una lista de revisión de la transición que se actualiza dinámicamente, Jennifer puede ayudar a los médicos a priorizar la evaluación clínica de los pacientes que pueden estar listos para el traslado.
Al mismo tiempo, tiene una visión general actualizada de la monitorización telemétrica disponible. También puede ver cuántos pacientes del servicio de urgencias están esperando una cama de hospitalización. Esto ayuda a Jennifer a identificar los posibles cuellos de botella con antelación y a gestionar el flujo de pacientes en consecuencia.
Una vez ingresada en una unidad de reducción, donde se la monitoriza por telemetría, Rosa permanece bajo la atenta mirada del personal clínico, y los algoritmos predictivos vuelven a ayudar a Jennifer a organizar los siguientes pasos de forma proactiva. Basándose en un análisis de las desviaciones fisiológicas y las tendencias de las alarmas durante las últimas 12 horas, Jennifer puede evaluar cuándo el estado de Rosa es lo suficientemente estable como para considerar su traslado a la unidad médico-quirúrgica.

Hemos llegado al final del viaje de Rosa en el hospital. Mientras la controlan en la unidad médico-quirúrgica -su última parada en el camino hacia el alta hospitalaria-, la puntuación de preparación para el alta y el riesgo de reingreso de Rosa indican que está fisiológicamente estable y en vías de recuperación. Después de que el médico responsable haya revisado su estado, Rosa recibe el mensaje tranquilizador que estaba esperando. Está lista para volver a casa.
Mejorar el flujo de pacientes y reducir la duración de la estancia
Con miles de pacientes como Rosa fluyendo a través de la red de un hospital en un día cualquiera, es fácil ver los beneficios de tener una visión clínica y operativa centralizada para gestionar el flujo de pacientes.
En lugar de optimizar en silos, los profesionales sanitarios pueden empezar a orquestar la atención en toda la empresa. Si a ello se añade el poder del análisis predictivo, es posible gestionar el flujo de pacientes de forma proactiva de un entorno asistencial a otro. Al acelerar la progresión de los pacientes a lo largo de su recorrido asistencial, los proveedores de servicios sanitarios pueden evitar la congestión en ciertas áreas del hospital y la sobreutilización de recursos críticos en otras.
Para una paciente como Rosa, eso significa que no tiene que permanecer en el hospital más tiempo del necesario. Esto, a su vez, da a otros pacientes más posibilidades de acceder a los cuidados críticos que necesitan. Como resultado, las empresas sanitarias pueden atender a más pacientes, reduciendo así los retrasos tras la pandemia. Además, la mejora del flujo de pacientes también puede beneficiar a sus resultados. Por ejemplo, un hospital estadounidense calculó que podría ahorrar 3,9 millones de dólares al año si eliminaba la saturación de los servicios de urgencias mediante la aceleración de los traslados a los centros de hospitalización [4].
Permitir la toma de decisiones en red en todo el hospital
La información que ayude a gestionar el flujo de pacientes también tendrá que estar disponible en el punto de atención, de forma fácil de usar y procesable que sea visible para todos los miembros del equipo, ya sea a través de paneles de control o de alertas oportunas. La información predictiva debe ayudar a los médicos en la toma de decisiones e integrarse de forma natural en sus flujos de trabajo, sin aumentar la sobrecarga de información.
Para que esta gestión del flujo de pacientes en toda la empresa funcione, se necesita algo más que un centro de mando central que supervise y orqueste la capacidad y las transiciones de los pacientes. Junto con todos los equipos asistenciales implicados, la dirección tendrá que acordar unos KPI relevantes para toda la empresa que reflejen el flujo de pacientes en tiempo real y previsto en todos los departamentos. La combinación de estos indicadores debería proporcionar a todos una previsión fiable de los cuellos de botella inminentes, así como información sobre las intervenciones adecuadas.

La adaptación continua es la clave. A diferencia de otros sectores, como el manufacturero, en el que los procesos siguen una secuencia fija y predeterminada, la sanidad es un esfuerzo humano en el que se producen acontecimientos inesperados. Por ejemplo, un paciente como Rosa puede no responder a su plan de tratamiento como estaba previsto y tener que volver a ingresar en la UCI para recibir más cuidados intensivos. Los algoritmos predictivos pueden ayudar a detectar los primeros signos de deterioro, pero el juicio clínico en el momento sigue siendo esencial para evaluar el estado del paciente y decidir qué hacer a continuación.
Por eso, los centros de mando centralizados en la sanidad no tienen que ver con la gestión descendente. Por el contrario, deben apoyar la colaboración entre los médicos y los administradores de la atención en todo el hospital o la red hospitalaria. El futuro de la atención sanitaria consistirá en que los conocimientos predictivos informen de la toma de decisiones en red, y que los médicos y el personal sigan estando a cargo de las decisiones clínicas, con el apoyo de un eje central que supervise el panorama operativo más amplio para gestionar proactivamente el flujo de pacientes.
Ampliar la coordinación asistencial del hospital al domicilio
En el futuro, la coordinación de la atención centralizada podría ampliarse hasta el hogar, utilizando diagnósticos y controles a distancia para vigilar a Rosa mientras retoma su vida cotidiana. Como ya ha señalado mi colega Roy Jakobs, la mejora de las transiciones entre los cuidados agudos y los postagudos es una de las mayores oportunidades de la atención sanitaria, que cada vez está más distribuida. Una vez más, aquí es donde el análisis predictivo en la asistencia sanitaria podría marcar la diferencia.
Imaginemos que la coordinadora de flujo de pacientes Jennifer recibe una señal de alerta temprana de que la salud de Rosa está a punto de deteriorarse de nuevo, basada en un análisis remoto de sus signos vitales y biométricos. Esto permitiría a Jennifer alertar de forma proactiva a los equipos de atención para que inviten a Rosa a una evaluación clínica más exhaustiva, lo que evitaría un evento de emergencia evitable más adelante. La monitorización continua de la salud en el hogar ya ha demostrado su valor en la gestión de enfermedades crónicas como la EPOC, con un estudio piloto en EE.UU. que mostró una reducción del 80% en los reingresos agudos de 30 días por EPOC y un ahorro de 1,3 millones de dólares [5].
En definitiva, así es como los sistemas sanitarios del futuro gestionarán el flujo de pacientes de forma más eficaz y eficiente a lo largo del recorrido del paciente, basándose en decisiones basadas en datos para garantizar que el paciente adecuado reciba la atención correcta en el lugar adecuado y en el momento adecuado. Ya sea en un hospital, en el hogar o en un entorno comunitario. Basándose en un conocimiento más profundo de los patrones de la demanda y el flujo de pacientes, los responsables sanitarios también pueden empezar a crear estrategias a largo plazo para la planificación de la capacidad hospitalaria, tomando decisiones mejor informadas sobre los tipos de entornos asistenciales y los recursos necesarios.
La incertidumbre seguirá siendo tan inherente a la sanidad como a la vida. Pero al prever mejor lo que puede ocurrir a continuación, los sistemas sanitarios serán más adaptables y resistentes ante los cambios y las crisis. Es una predicción que estoy dispuesto a hacer.

Share on social media
Topics
Author

Henk van Houten
Former Chief Technology Officer at Royal Philips from 2016 to 2022












