Durante décadas, la asistencia sanitaria se ha prestado principalmente en instalaciones centralizadas, como los hospitales, lo que ha permitido grandes avances en el diagnóstico y el tratamiento de enfermedades, pero sólo ha permitido obtener instantáneas intermitentes de nuestra salud, y no siempre ha sido accesible para los pacientes de comunidades remotas o desatendidas. Hoy en día, gracias a las tecnologías sanitarias digitales, asistimos a la rápida aparición de un nuevo paradigma: uno en el que podemos acercar mucho más la atención al paciente, ya sea virtual o físicamente, en su casa o en la comunidad. He aquí por qué creemos que el cuidado descentralizado es el futuro de la sanidad.
La tendencia a la atención extrahospitalaria ya estaba en marcha antes de que la pandemia acelerara la adopción del triaje digital, la telesalud y la monitorización remota de los pacientes. Como revela el informe del Future Health Index de Philips de este año, los responsables de la sanidad consideran que la ampliación de la asistencia fuera del hospital es su máxima prioridad, después de la satisfacción y la retención del personal [1]. Al igual que ellos, creemos que la construcción de más hospitales no puede ser la única respuesta para satisfacer la creciente demanda de atención accesible y asequible.
El cuidado descentralizado invierte el paradigma tradicional de la atención en el propio hospital. En lugar de que los pacientes acudan a un lugar específico, el cuidado descentralizado lleva la atención al paciente. Cada vez más, veremos que la asistencia sanitaria se presta a través de una red descentralizada de clínicas ambulatorias, centros de venta al por menor y seguimiento, asesoramiento y tratamiento a domicilio. El elemento aglutinador de esta red es la experiencia integral de los pacientes a los que atiende, a lo largo de todo su recorrido asistencial.
Por qué el cuidado descentralizado es el camino a seguir
Las razones para este cambio de paradigma son más urgentes que nunca. Los sistemas sanitarios de todo el mundo están sometidos a una presión financiera cada vez mayor, ya que el gasto sanitario supone una parte cada vez mayor del PIB de los países [2]. En muchas naciones, la atención hospitalaria representa la mayor parte de esos gastos, que sólo en Estados Unidos ascienden a más de un billón de dólares [3]. Cada vez hay más conciencia de que, para que la asistencia sanitaria siga siendo asequible y sostenible, debe trasladarse a entornos de menor coste siempre que sea posible, para tratar los problemas de salud de las personas en una fase mucho más temprana e, idealmente, prevenirlos.
El reto de los hospitales se ve agravado por el hecho de que no cuentan con el personal necesario para seguir el ritmo de la creciente demanda de asistencia, mientras que siguen proliferando enfermedades crónicas como la diabetes, las cardiopatías y el cáncer. A nivel mundial, la escasez de 6 millones de enfermeras antes de la crisis, más los 4,7 millones que se jubilarán en los próximos años, se ha visto agravada por el éxodo de agotamiento relacionado con la pandemia, lo que llevará a un déficit estimado de 13 millones de enfermeros para 2030 [4]. Las perspectivas de escasez de médicos son igualmente preocupantes [5], lo que lleva a los responsables de la sanidad a preguntarse cómo pueden desviar la atención de los hospitales, que requieren mucha mano de obra, a entornos domésticos y comunitarios más eficientes.
Mientras tanto, los pacientes esperan experiencias sanitarias más digitalizadas que no les obliguen a gastar tiempo y dinero en desplazamientos cuando, en algunos casos, podrían conectarse con su médico a distancia. Tras familiarizarse con las ventajas de la telesalud durante la pandemia, el 60% de los pacientes afirman que la atención virtual les resulta más cómoda que la presencial [6].
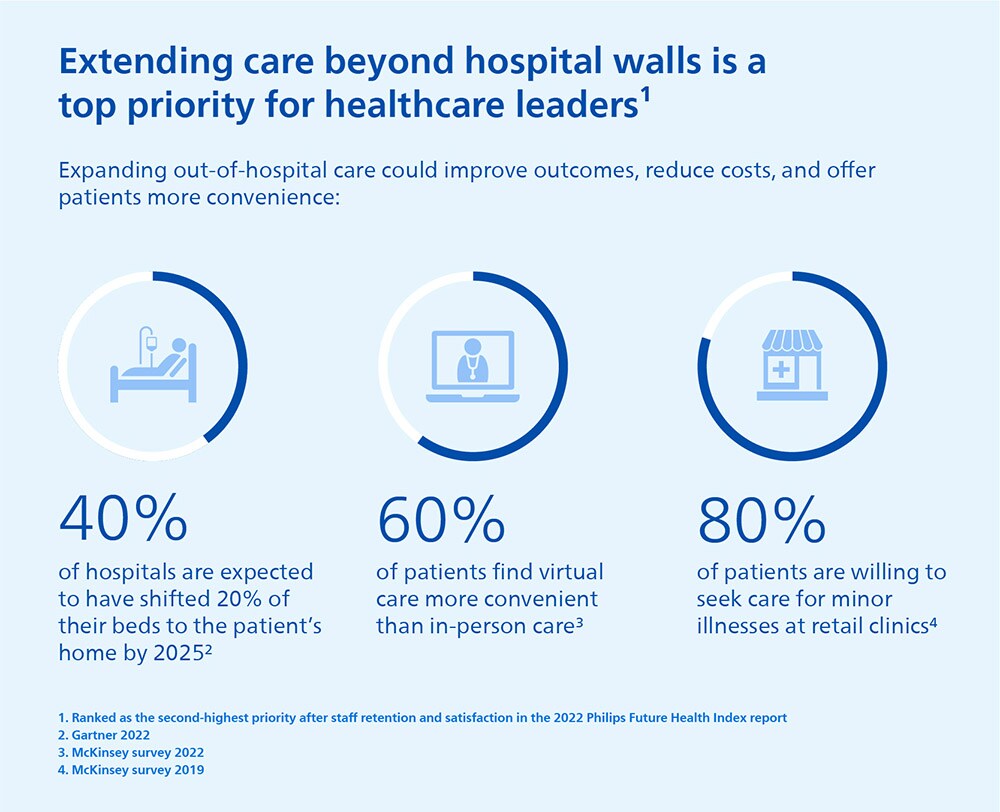
La pandemia también ha puesto de manifiesto las desigualdades que existen desde hace tiempo en el acceso a la atención sanitaria en muchas partes del mundo. En el Future Health Index de Philips de 2022, vemos cómo esto ha despertado un mayor sentido de responsabilidad social entre los líderes sanitarios para mejorar el acceso a una atención de calidad para todos los pacientes, independientemente de su ubicación o procedencia [7]. Esto sigue estando muy lejos de la realidad actual, en la que la mitad de la población mundial carece de acceso a los servicios sanitarios que necesita [8]. Podemos y debemos hacerlo mejor.
Entonces, ¿cómo es exactamente un sistema sanitario más distribuido y accesible?
Nos parece relevante distinguir entre cuatro modelos de prestación de asistencia, como se muestra en el siguiente gráfico que sigue el recorrido de la asistencia de un paciente a lo largo de diferentes puntos de contacto. Exploremos cada modelo con más detalle, empezando por el que ha experimentado un crecimiento más explosivo en los últimos años: la atención virtual.
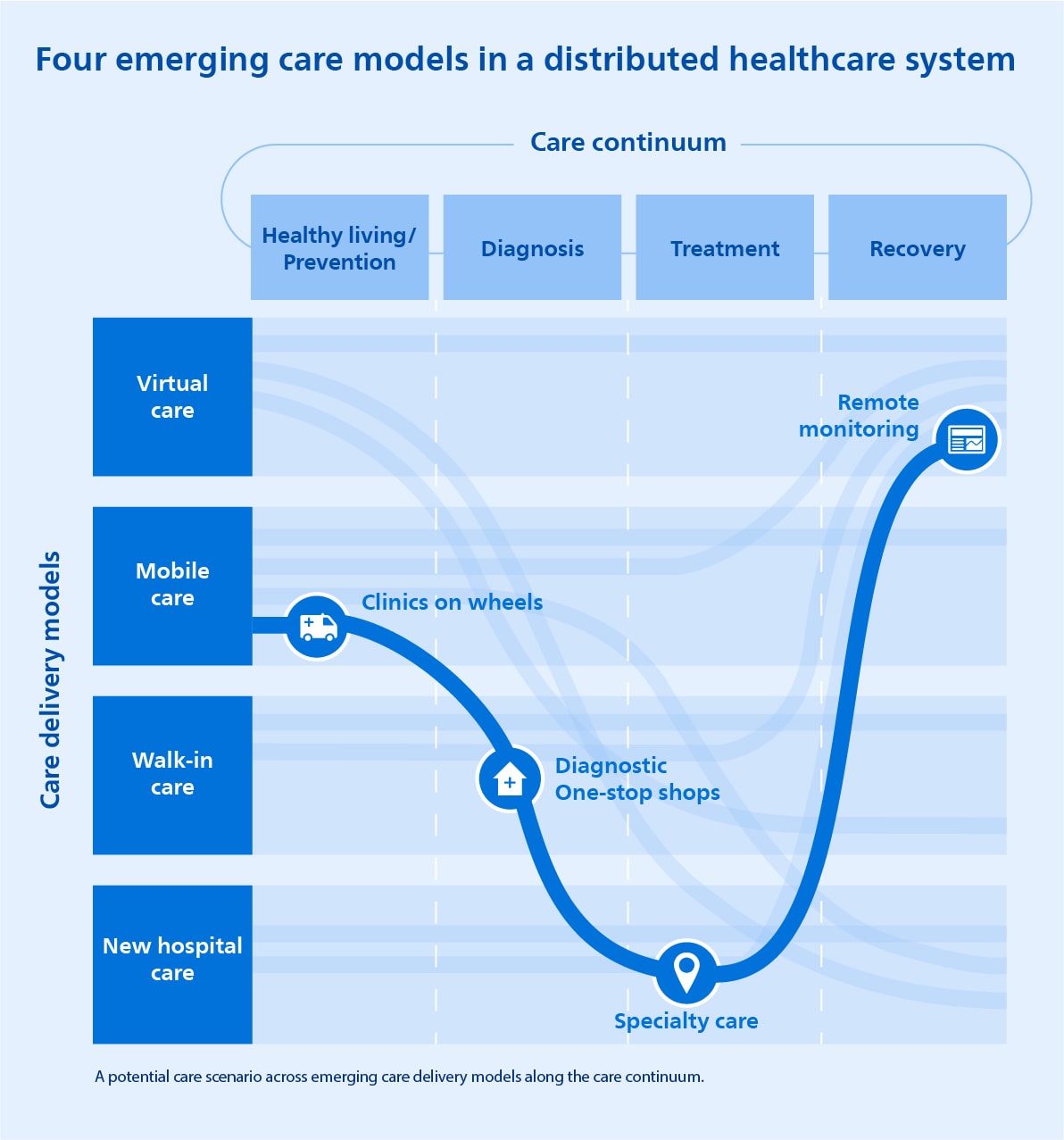
Conectar el hospital con el hogar mediante la atención virtual
Cuando el proveedor australiano de servicios sanitarios West Moreton Health tuvo que hacer frente a un número desproporcionadamente alto de visitas a los servicios de urgencias y de hospitalizaciones potencialmente evitables, buscó nuevas formas de hacer accesible una atención de calidad a los pacientes crónicos con grandes necesidades.
La monitorización remota de los pacientes resultó ser una parte vital de la solución. En colaboración con Philips, West Moreton Health desarrolló un programa de participación virtual del paciente denominado MeCare, que utiliza dispositivos médicos de uso doméstico para recoger datos de resultados notificados por el paciente e indicadores biométricos, como la presión arterial y los niveles de oxígeno. Los resultados se revisan en tiempo real para que los participantes se comprometan de forma proactiva con un asesoramiento sanitario personalizado. Los primeros resultados fueron significativos y mostraron una reducción del 28% de las hospitalizaciones potencialmente evitables en pacientes con enfermedades crónicas. Desde entonces, West Moreton ha ampliado el programa MeCare para incluir a más pacientes y más casos de uso, como el seguimiento de la COVID-19, la gestión de la medicación y la salud mental.
Es un gran ejemplo de cómo la atención virtual puede ofrecer a los profesionales sanitarios una ventana a la salud diaria del paciente. Ya no tienen que depender de mediciones episódicas. Ahora pueden seguir la salud del paciente a lo largo del tiempo y proporcionarle una gestión continua de los cuidados, dondequiera que se encuentre. En este caso, eso significa que los pacientes de las pequeñas comunidades rurales de la zona de West Moreton también se benefician, haciendo que el sistema sanitario local sea más equitativo e inclusivo.
Otra forma en la que somos pioneros en la monitorización domiciliaria de pacientes es a través de parches portátiles que ayudan a la detección precoz de irregularidades en el ritmo cardíaco para prevenir la repetición de accidentes cerebrovasculares. Estos parches son cada vez más discretos, lo que permite a los pacientes mantener un estilo de vida activo al tiempo que se amplía la línea de visión de los médicos desde el hospital hasta el hogar. Si a esto le añadimos el poder de la IA basada en la nube, que puede detectar los primeros signos de alteraciones del ritmo cardíaco basándose en más de 20 millones de registros de ECG, podemos dar a los equipos de atención la información que necesitan para intervenir de forma preventiva.

La monitorización de grado clínico del ECG en el hogar también puede ofrecer una ventaja para la investigación. En lugar de que los pacientes acudan a un centro de investigación varias veces a lo largo de un ensayo, los ensayos clínicos descentralizados dotan a los pacientes de las herramientas necesarias para registrar y compartir los datos en casa. Esto no sólo mejora la experiencia del paciente, sino que también puede ayudar a frenar el desgaste que a menudo afecta a los ensayos clínicos. Y lo que es igual de importante, puede hacer que los ensayos clínicos sean accesibles para aquellos que tradicionalmente han estado infrarrepresentados. Normalmente, el 70% de los participantes potenciales viven a más de dos horas de los centros de ensayo. La descentralización amplía el acceso a los ensayos para llegar a un grupo de pacientes más amplio y diverso, lo que contribuye a obtener resultados de mayor calidad y más representativos de la población en general [9].
Acercar la atención especializada al corazón de la comunidad
Por supuesto, no toda la atención clínica o la investigación puede tener lugar a distancia. La interacción en persona sigue siendo esencial en muchas facetas de la asistencia sanitaria. Pero eso no significa que tenga que estar siempre ligada a un lugar fijo que obligue a los pacientes a desplazarse. ¿Qué pasaría si la asistencia se desplazara sobre ruedas para llegar a los pacientes?
Esa es exactamente la premisa de los servicios sanitarios móviles. Por ejemplo, durante la primera oleada de la pandemia de COVID-19 en la India, pusimos en marcha una Unidad de Cuidados Intensivos (UCI) móvil, la primera de su clase, equipada con nueve camas, que puede desplegarse en un día para aumentar rápidamente la capacidad de la UCI allí donde se necesita y mejorar el alcance de la comunidad. Estas soluciones tan flexibles pueden ayudar a mitigar el impacto de futuras catástrofes y pandemias para mejorar el acceso a la asistencia y evitar que los hospitales se vean desbordados.
Otro ejemplo de atención móvil es el uso experimental de camiones sanitarios en la ciudad japonesa de Ida, que llevan servicios de atención primaria a los pacientes de comunidades desatendidas en las que escasean los profesionales sanitarios cualificados. Junto con las instalaciones de telesalud, los camiones sanitarios móviles permiten a los pacientes conectarse con un experto clínico a distancia. El experto clínico, a su vez, puede ofrecer orientación virtual para ayudar a un trabajador sanitario local a utilizar equipos móviles avanzados, como un ecógrafo de mano.
Aunque queda mucho trabajo por hacer para ampliar el uso de estas soluciones de diagnóstico móvil, creemos que son muy prometedoras para el futuro. Si las mejoramos con la inteligencia artificial, el personal sanitario local podrá adquirir con mayor facilidad las imágenes adecuadas e interpretarlas correctamente. Por eso nos entusiasma trabajar con la Fundación Bill y Melinda Gates en una aplicación de ecografía basada en IA que se diseñará para ayudar al personal de enfermería de los países de ingresos bajos y medios a identificar posibles complicaciones del embarazo en una fase temprana, lo que dará a las futuras madres más posibilidades de traer al mundo un niño sano. Especialmente en zonas en las que el hospital más cercano puede estar a muchos kilómetros de distancia, las soluciones sanitarias móviles pueden marcar una verdadera diferencia en el corazón de la comunidad.

Reducir la barrera de acceso con la atención sin cita previa
Junto con el aumento de la atención virtual y móvil, cada vez veremos más servicios sanitarios que se prestan sin cita previa en grandes almacenes, centros comerciales, gimnasios y aeropuertos. Durante la pandemia, las clínicas emergentes han desempeñado un papel fundamental a la hora de aliviar la presión sobre los sistemas sanitarios desbordados, proporcionando pruebas y vacunas a gran escala [10]. Hay muchos otros exámenes rutinarios y procedimientos médicos que también podrían realizarse en entornos comunitarios para aliviar los recursos de los hospitales, mejorar el acceso a la atención y apoyar la detección y el diagnóstico tempranos de la enfermedad.
Por ejemplo, el Servicio Nacional de Salud de Inglaterra tiene previsto construir un centro de diagnóstico comunitario por cada 300.000 personas, lo que supone hasta 150 centros de diagnóstico. Como muestra con más detalle el siguiente vídeo, estas "ventanillas únicas", situadas fuera de los centros hospitalarios y más cerca de los domicilios de los pacientes, a menudo en la calle o en locales comerciales, ofrecerán servicios especializados para pacientes cardiovasculares, personas con cáncer y enfermos respiratorios, con el apoyo de teleconsultas de expertos cuando sea necesario.
Del mismo modo, en Estados Unidos, donde los habitantes de zonas rurales o remotas representan una quinta parte de la población, hemos diseñado estaciones de atención virtual que permiten a los pacientes y a los proveedores conectarse a distancia a través de un entorno seguro y de calidad clínica. Además, estamos acercando las innovaciones en materia de terapia guiada por imágenes a los pacientes a través de entornos extrahospitalarios, como los laboratorios de oficina o los centros de cirugía ambulatoria, que pueden realizar procedimientos rutinarios a menor coste y ofrecer a los pacientes una mayor comodidad.
El futuro de la atención hospitalaria en una red distribuida
Entonces, ¿cuál sería el papel del centro sanitario?
A medida que la asistencia sanitaria se distribuye cada vez más, los hospitales seguirán desempeñando un papel fundamental. Pero será diferente del que han desempeñado tradicionalmente. La mayoría de los hospitales ya no prestarán todos los servicios bajo un mismo techo. En su lugar, se centrarán en la prestación de un conjunto más reducido de servicios especializados y de cuidados intensivos, al tiempo que asumirán un papel más destacado en la gestión de la salud de la población en la comunidad y en el hogar. Surgirán hospitales sin paredes, que servirán tanto de eje físico central como de orquestador de un ecosistema asistencial más amplio.
Al mismo tiempo, los hospitales se verán obligados a operar de forma mucho más eficiente para seguir prestando una atención de alta calidad con unos recursos cada vez más escasos, ofreciendo al mismo tiempo una experiencia del paciente sin fisuras antes, durante y después de las visitas al hospital, adoptando una visión integral que abarque todo el proceso de atención. Se trata de un reto verdaderamente transformador, que exploraremos con mayor profundidad en nuestra próxima entrada del blog.
La promesa de una atención en cualquier momento y en cualquier lugar ha tardado mucho en llegar. Ya no hay vuelta atrás. El futuro de la asistencia sanitaria no se centra en un lugar, sino en el paciente, viva donde viva, y en la forma en que pueda acceder mejor a la asistencia que necesita en ese momento.
Referencias
[1] https://www.philips.com/a-w/about/news/future-health-index/reports/2022/healthcare-hits-reset
[2] https://www.oecd.org/els/health-systems/health-expenditure.htm
[3] https://www.fastcompany.com/90546914/the-1-trillion-quest-to-bring-hospital-care-to-your-home
[4] https://www.weforum.org/agenda/2022/01/health-care-nurses-attrition-mental-health-burnout/
[5] https://www.aamc.org/news-insights/press-releases/aamc-report-reinforces-mounting-physician-shortage
[6] https://www.mckinsey.com/industries/healthcare-systems-and-services/our-insights/telehealth-a-quarter-trillion-dollar-post-covid-19-reality
[7] https://www.philips.com/a-w/about/news/future-health-index/reports/2022/healthcare-hits-reset
[8] https://www.weforum.org/agenda/2019/09/half-of-the-world-s-population-lack-access-to-essential-health-services-are-we-doing-enough/
[9] https://www.mckinsey.com/industries/life-sciences/our-insights/no-place-like-home-stepping-up-the-decentralization-of-clinical-trials
[10] https://www.medicaldirector.com/news/future-of-health/2022/02/are-pop-up-clinics-the-future-of-healthcare
Share on social media
Topics
Author

Henk van Houten
Vicepresidente Ejecutivo y Director de Tecnología, Royal Philips Como director de tecnología en Philips, Henk y su oficina orquestan la investigación y la innovación en todas las empresas y mercados, para crear soluciones integradas en toda la atención continua, habilitadas por tecnologías digitales, sistemas y dispositivos inteligentes. Henk también impulsa la excelencia en software, ciencia de datos e IA.
Follow me on
You are about to visit a Philips global content page
Continue












